Co to jest dyskopatia?
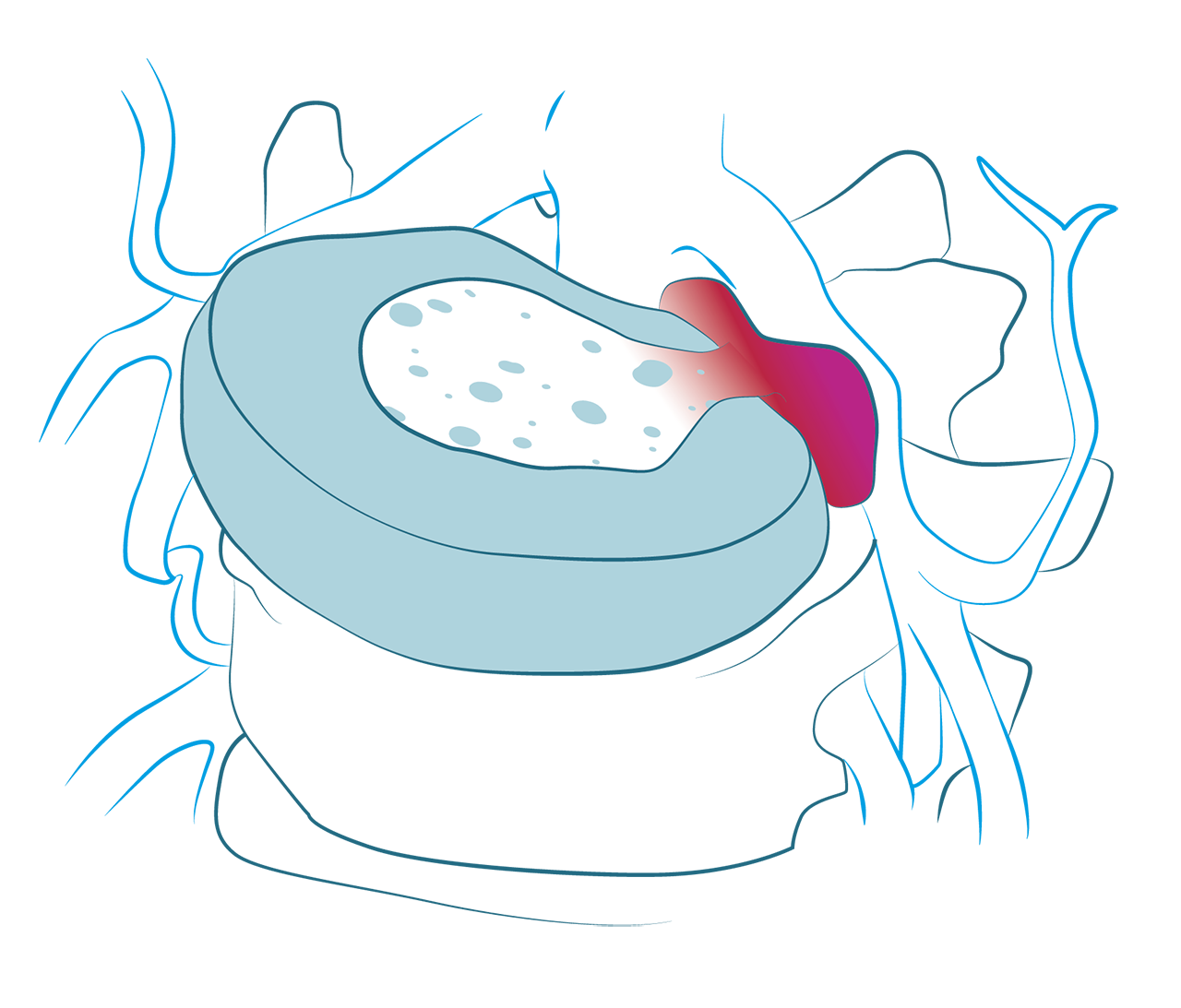
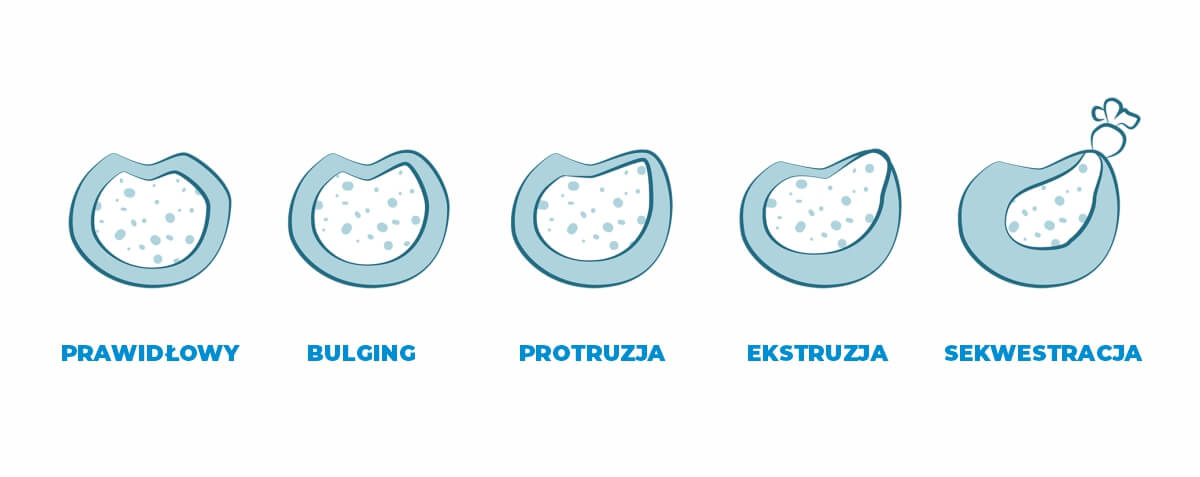
Dyskopatia to zwyrodnienie krążka międzykręgowego, który potocznie nazywany jest dyskiem. Zaczyna się ona od uwypuklenia jądra miażdżystego. Następnie przebiega jego protruzja. W trzecim etapie dyskopatii następuje ekstruzja dysku. Ostatni zaś etap polega na sekwestracji krążka międzykręgowego, w trakcie której pierścień wółknisty i jądro miażdżyste wypływa poza jego obręb.
Co to jest dyskopatia jednopoziomowa?
Dyskopatia wielopoziomowa to rodzaj dyskopatii, w której zwyrodnienie krążka międzykręgowego dotyka tylko jeden segment jednocześnie. Tym samym jest to dyskopatia obejmująca tylko jeden dysk.
Co to jest dyskopatia wielopoziomowa?
Dyskopatia wielopoziomowa to rodzaj dyskopatii, w której zwyrodnienie krążka międzykręgowego dotyka więcej niż jeden segment jednocześnie. Tym samym jest to dyskopatia obejmująca więcej niż jeden dysk.
Co to są dyski kręgosłupa?
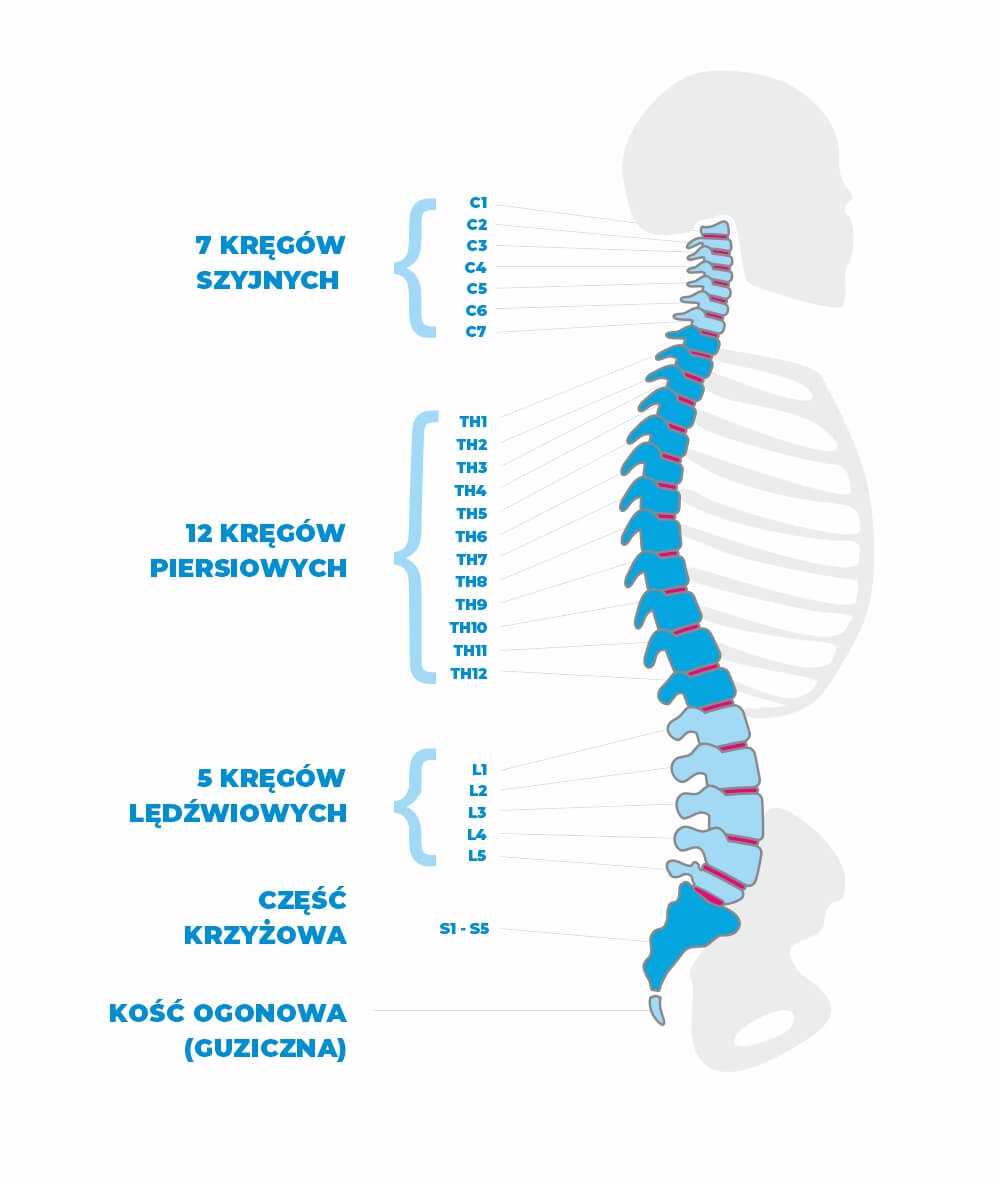
Dyski kręgosłupa to potoczna nazwa krążków międzykręgowych. Są one dynamiczną strukturą umiejscowioną między trzonami kręgów. Każdy z nas posiada 23 dyski kręgosłupa, których wysokość stanowi około 1/4 całkowitej wysokości kręgosłupa.
Co to jest jądro miażdżyste?
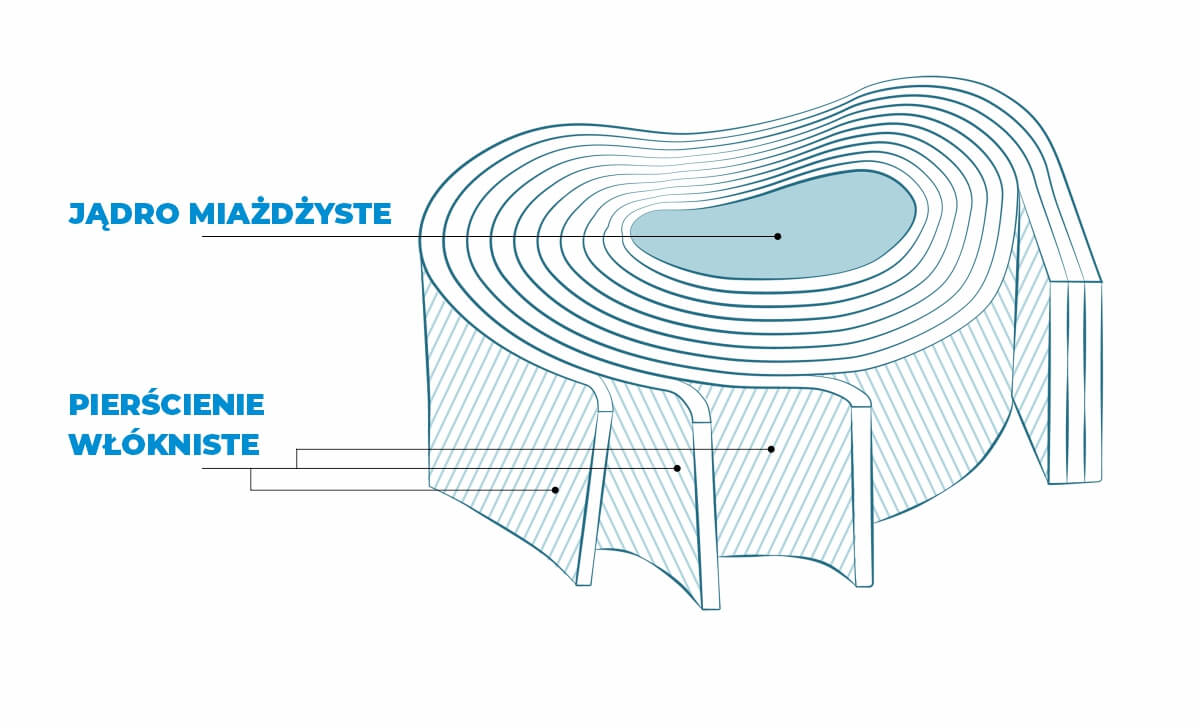
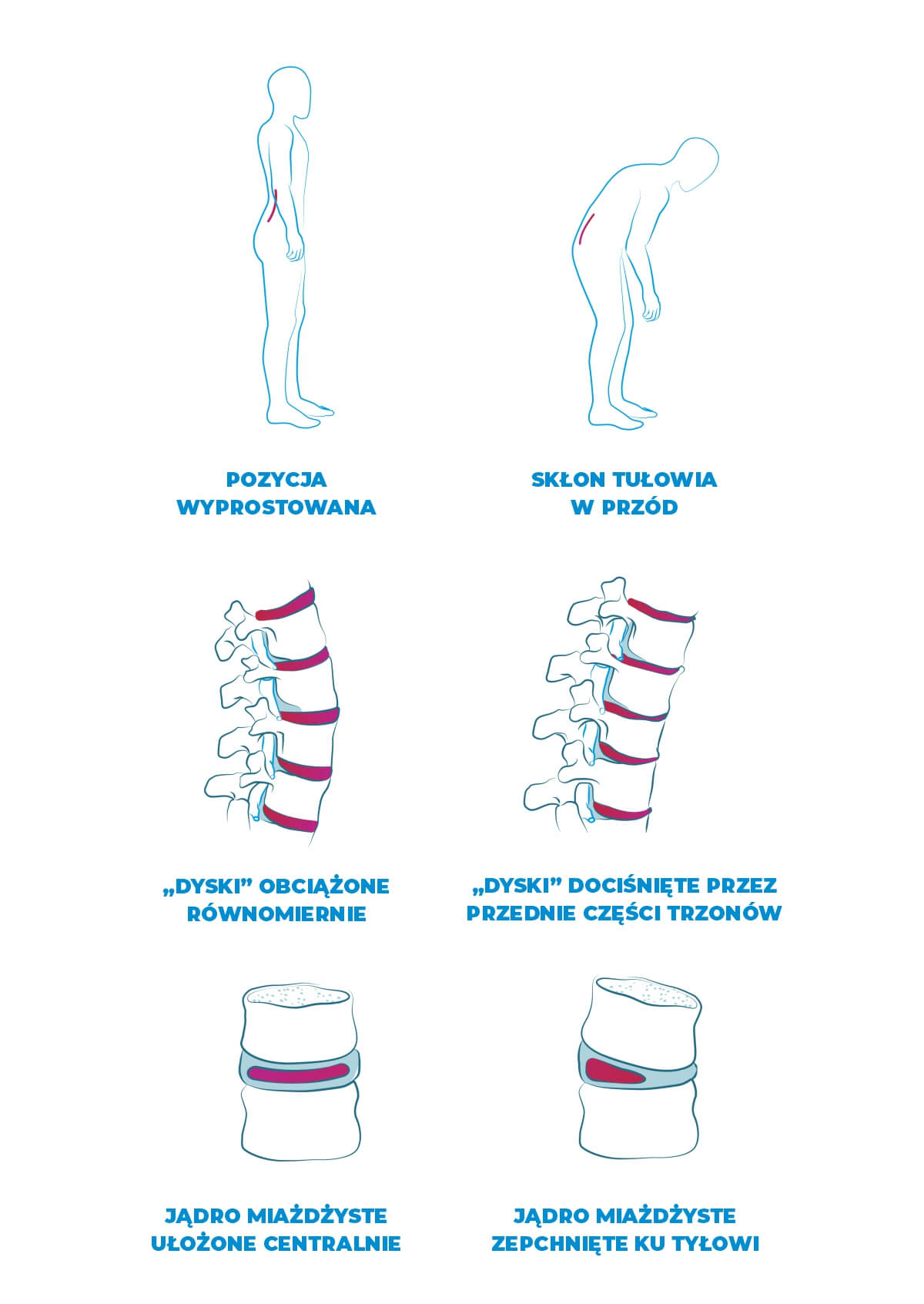
Jądro miażdżyste to środkowa warstwa krążka międzykręgowego. Jest ono galaretowatą substancją, która u dorosłych ludzi składać powinna się w około 70% z wody. Podstawowym zdaniem jądra miażdżystego jest zapewnienie odpowiedniej mechaniki kręgosłupa, odpowiada ono bowiem za ruch poszczególnych jego segmentów.
Jakie ćwiczenia są skuteczne przy dyskopatii?
Przy dyskopatii najskuteczniejsze są ćwiczenia wzmacniające mięśnie wokół kręgosłupa. Odpowiednie ćwiczenia na dyskopatię dobrać powinien zawsze doświadczony, zaufany fizjoterapeuta. Dla każdego z nas odpowiedni jest bowiem inny zestaw dopasowanych ćwiczeń.
Jak spać przy dyskopatii?
Przy dyskopatii powinno spać się przede wszystkim na boku. Dozwolone jest także spanie na plecach. Nie powinno natomiast spać się na brzuchu, a szczególnie przy dyskopatii odcinka szyjnego kręgosłupa, który w tej pozycji podlega rotacji. Pacjenci z dyskopatią powinni spać na wysokoelastycznym materacu średnio twardym - około 6,5 w amerykańskiej skali twardości materaców. Warto też, aby w przebiegu dyskopatii zadbać o odpowiednią poduszkę ortopedyczną. Takie połączenie pozwoli na prawidłowe ułożenie kręgów.
Czego nie wolno robić przy dyskopatii szyjnej?
Przy dyskopatii szyjnej zdecydowanie nie wolno przeciążać kręgosłupa w odcinku szyjnym, w tym również schylania się czy nadmiernego sprzątania. Poza tym zaprzestać należy palenia papierosów i stosowania innych używek, jak choćby alkoholu. Dyskopatia szyjna wymaga natomiast umiarkowanej aktywności fizycznej wraz z utrzymaniem prawidłowej masy ciała. Warto jest zadbać o posiadanie wysokoelastycznego materaca piankowego o twardości 6,5 w amerykańskiej skali twardości, który pozwoli na zachowanie optymalnego wsparcia ciała i podparcia kręgosłupa. Bardzo ważnym elementem w terapii dyskopatii szyjnej są ćwiczenia wyznaczone przez fizjoterapeutę, jak również spanie na odpowiednio dobranej poduszce ortopedycznej.
Czego nie wolno robić przy dyskopatii lędźwiowej?
Przy dyskopatii lędźwiowej zdecydowanie nie wolno przeciążać kręgosłupa w odcinku w odcinku lędźwiowym, w tym również schylania się czy nadmiernego sprzątania. Poza tym zaprzestać należy palenia papierosów i stosowania innych używek, jak choćby alkoholu. Dyskopatia lędźwiowa wymaga natomiast umiarkowanej aktywności fizycznej wraz z utrzymaniem prawidłowej masy ciała. Warto jest zadbać o posiadanie wysokoelastycznego materaca piankowego o twardości 6,5 w amerykańskiej skali twardości, który pozwoli na zachowanie optymalnego wsparcia ciała i podparcia kręgosłupa. Bardzo ważnym elementem w terapii dyskopatii lędźwiowej są ćwiczenia wyznaczone przez fizjoterapeutę, jak również spanie na odpowiednio dobranej poduszce ortopedycznej.
Czego nie wolno robić przy dyskopatii piersiowej?
Przy dyskopatii piersiowej zdecydowanie nie wolno przeciążać kręgosłupa w odcinku piersiowym, w tym również schylania się czy nadmiernego sprzątania. Poza tym zaprzestać należy palenia papierosów i stosowania innych używek, jak choćby alkoholu. Dyskopatia piersiowa wymaga natomiast umiarkowanej aktywności fizycznej wraz z utrzymaniem prawidłowej masy ciała. Warto jest zadbać o posiadanie wysokoelastycznego materaca piankowego o twardości 6,5 w amerykańskiej skali twardości, który pozwoli na zachowanie optymalnego wsparcia ciała i podparcia kręgosłupa. Bardzo ważnym elementem w terapii dyskopatii piersiowej są ćwiczenia wyznaczone przez fizjoterapeutę, jak również spanie na odpowiednio dobranej poduszce ortopedycznej.